馬偕醫學院醫學系臨床教授
台灣氣喘衛教學會榮譽理事長
馬偕兒童醫院過敏免疫科
徐世達醫師
縮寫
ABPA:過敏性支氣管肺麴黴病 AERD:阿斯匹靈引起的呼吸道疾病惡化 ANCA:抗嗜中性白血球細胞質抗體
BDP: Beclometasone dipropionate
BNP: 腦排鈉利尿胜肽
Bronchial thermoplasty: 支氣管熱成形導管手術 BUD:Budesonide
DPI:乾粉吸入器
FeNO: 呼氣一氧化氮
FEV1:第一秒呼氣流量
FVC:用力肺活量
GERD: 胃食道逆流病
HRCT: 高解析度胸部電腦斷層
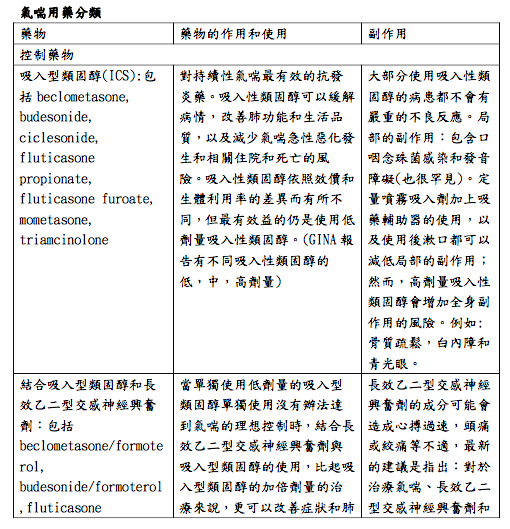
ICS:吸入型類固醇
Interleukin,IL:介白質
LABA: 長效乙二型交感神經興奮劑
LM / LTRA: 白三烯調節劑
O2:氧氣
OCS:口服類固醇
PEF:尖峰呼氣流量
PMDI:加壓定量吸入器
SABA: 短效乙二型交感神經興奮劑 TSLP:胸腺基質淋巴細胞生成素
VCD:聲帶功能障礙
定義: 控制不良、困難治療與嚴重氣喘(Uncontrolled, difficult-to-treat and severe asthma)
要住院治療
困難治療氣喘(Difficult-to-treat asthma),是指氣喘即使使用 GINA 步驟 4 或 5 的治療(例如中或高劑量吸入型類固醇(ICS)合併第二種控制藥物; 維持劑量的 OCS)仍難以控制,或者是需要這類治療來維持良好的症狀控制及降低急性發作的風 險。困難治療氣喘(Difficult-to-treat asthma)並非指「困難病人」(Difficult patient)。在許多情況下,氣喘難以治療導因於一些可矯正的因素,如吸入藥物使 用技術不正確、病人順從性差、吸煙二手煙或共病、或是因為診斷不正確。
嚴重氣喘(Severe asthma)是困難治療氣喘中的一個子集。它是指難以控制的氣喘, 出現在持續使用最優化治療、且有治療促成因子(Contributory factor)的情況下, 或者氣喘的惡化,出現在降低高劑量治療的時候。目前來講,「嚴重氣喘」可謂是 一種回顧性標籤。它有時被稱為「嚴重難治性氣喘」(Severe refractory asthma), 因其對於高劑量吸入治療,是相對治療無效的(Refractory)。然而隨著生物製劑治 療的出現,「治療無效的」(Refractory)一詞已不再適用。
如果氣喘的顯著改善,是因一些促成因子(如吸入器使用技術與病人順從性)獲得了 解決,則不會將其歸類為嚴重氣喘。
對於困難治療(Difficult-to-treat)與嚴重(Severe)氣喘定義的了解,始於控制不 良(Uncontrolled) 的氣喘這個概念。控制不良的氣喘包括以下一或兩項: •症狀控制不佳(頻繁出現症狀或使用緩解藥物、活動受限於氣喘、因氣喘而夜間 醒來) •頻繁急性惡化(≥2/年)需要口服類固醇(OCS),或嚴重急性惡化(≥1/年)需
盛行率: 多少人有嚴重氣喘?
Box 1. 多少比例的成人有難治性或嚴重氣喘?
24%
GINA 步驟 4-5 治療
17% 困難治療氣喘
= GINA 步驟 4-5 治療 + 症狀控制不佳
3.7% 嚴重氣喘
= GINA 步驟4-5 治療 + 症狀控制不佳
+ 好的病人順從性及 吸入器使用技術
這些數據來自荷蘭≧18 歲的氣喘人口調查
重要性: 嚴重氣喘的影響
從病人的觀點
嚴重氣喘出現的症狀、急性惡化及藥物副作用,對病人而言是個沉重負擔。 經常發作的呼吸急促、喘鳴、胸悶及咳嗽會干擾病人的日常生活、睡眠、及身體活 動,且往往有令人恐懼或不可預測的急性惡化(也稱為氣喘發作(attack)或嚴重爆 發(severe flare-ups))。
OCS 的藥物副作用特別常見且造成問題,而 OCS 在過去是嚴重氣喘的主要治療藥物。 OCS 長期使用的副作用包括肥胖、糖尿病、骨質疏鬆症、白內障、糖尿病、高血壓 及腎上腺抑制; 影響精神狀態的副作用,如抑鬱和焦慮,對病人而言尤須注意。OCS 即使是短期使用,也跟睡眠障礙,以及感染、骨折、血栓栓塞的風險增加有關。將 OCS 的治療使用降到最低的治療策略,應該是高度優先考慮事項。嚴重氣喘往往會 干擾家庭、社交和工作生活,限制職業生涯選擇和度假選項,並影響情緒和心理健 康。嚴重氣喘的病人往往會感到孤獨和被誤解,因為跟大多數氣喘病人比起來,他 們的經歷是如此的不同。
嚴重氣喘的青少年
青少年時期是重大的心理和生理發展時期,可對氣喘的管理造成影響。至關重要的是,要確保年輕人對自己的病情和治療有很好的了解,並有適當的知識來支持自主 管理。從兒科照護過渡到成人照護的過程,應有助於支持年輕人為自己的健康和福 祉,去取得更大的自主權和責任。
醫療照護的使用與成本 嚴重氣喘的醫療照護費用非常高,導因於藥物、醫師訪診、住院及 OCS 副作用上的花費。在英國的一項研究中,每名患者的醫療照護費用高於第二型糖尿病、中風或 慢性阻塞性肺病(COPD)。在加拿大的一項研究中,據估計,嚴重控制不良氣喘佔 氣喘 60%以上的花費。嚴重氣喘患者及其家屬也承受著巨大的經濟負擔,不僅因醫 療照護和藥物的花費,還包括收入及職業選擇的損失。
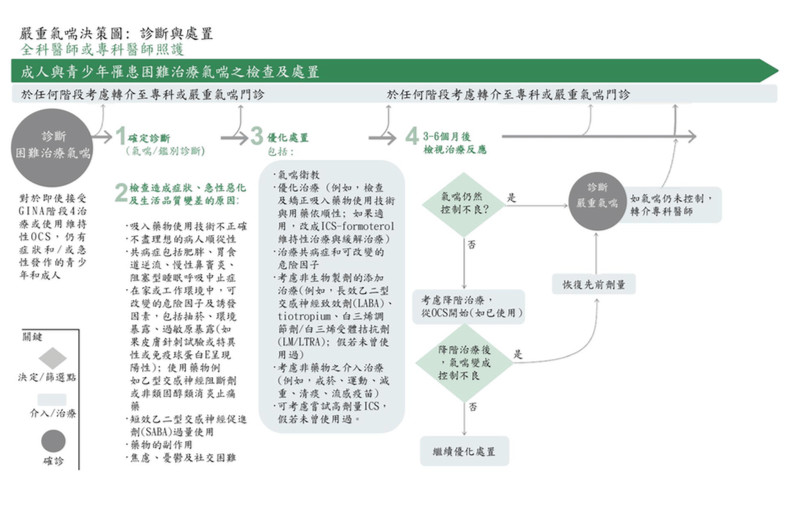

調查和處理困難治療氣喘的成人和青少年患者
1.確認診斷(氣喘或鑑別診斷)
困難治療氣喘的定義是儘管使用了 GINA 步驟 4-5 治療,但病情惡化,患者有持 續的症狀和/或急性發作(例如:中或高劑量的吸入性類固醇加上長效型支氣管擴 張劑或口服類固醇),這並不意味著“困難的病人”。
考慮在任何階段轉診給專科醫生或重症氣喘診所,尤其在以下狀況時:
困難診斷氣喘
患者經常使用緊急醫療資源
患者需要頻繁口服類固醇
懷疑是職業性氣喘
食物過敏或過敏反應,因為這會增加死亡風險 症狀顯示感染或心臟病
症狀提示有支氣管擴張等併發症
存在多種合併症
是氣喘的症狀嗎?
進行仔細的病史和身體理學檢查,以確定是否症狀是典型的氣喘,或可能是由於 另一種診斷或合併症。
- 呼吸困難:慢性阻塞性肺病 COPD,肥胖,心臟病,
- 咳嗽:誘導性喉阻塞(也稱為聲帶功能障礙 VCD),上呼吸道咳嗽綜合徵(也 稱為鼻後滴漏),胃食道逆流病(GERD),支氣管擴張,血管收縮素轉化酶抑 制劑(ACEI)
- 喘鳴:肥胖,慢性阻塞性肺病 COPD,氣管支氣管軟化症,誘導性喉阻塞 如何確診氣喘? 在使用支氣管擴張劑之前和之後進行肺活量測定以評估基礎肺功能和尋求可變 呼氣氣流受限的客觀證據。
如果初始可逆性測試是陰性的(FEV1 上升小於 12%或 200ml),如果有症狀可以考 慮再評估。檢查全流量 – 體積曲線以評估上呼吸道阻塞。如果肺活量測定法正 常或無法操作,請向患者提供尖峰呼氣流量日記評估變異性。若患者能夠暫停支 氣管擴張劑則可以考慮支氣管激發測試(短效型支氣管擴張劑 SABA>6hrs, 長效 型支氣管擴張劑 LABA>2 days)。 在患有長期氣喘的患者,氣流受限可能持續存在,其原因可能為氣道壁重塑或限
制兒童期肺部發育。在首次診斷氣喘時記錄肺功能非常重要。如果病史顯示氣喘 但肺活量測定無法確診,應該尋求專家建議。
2.尋找導致症狀和惡化的因素
我們必須有系統地去考慮某些因素,這些因素會導致難以控制、惡化、較差的生 活品質,而這些因素是可以被治療的。
最重要的可修改因素包括:
- 不正確的吸藥技巧(在高達 80%的患者中可見到),讓病人告訴你他們如何 使用他們的吸入器,與清單或視頻進行比較。
- 不甚好的順從性(高達75%的氣喘患者):溫和地詢問使用的頻率(很多病人 並沒有依照指示去使用吸入藥,過去 4 周中你一周使用多少天-根本沒有、 一周兩次、三次或更多?或是詢問病人何時比較容易記住使用吸入藥,早上 或是晚上? 詢問藥物使用上的困難,例如花費、使用的必要性或是副作用…。如果可以 的話,檢查吸入藥的日期和給藥的資訊。
- 合併症:回顧合併症的病史和檢查,這些合併症可能導致有呼吸道症狀、惡 化或是較差的生活品質。這些合併症包括焦慮和憂鬱,肥胖,慢性鼻竇炎, 誘導性喉阻塞,胃食道逆流,慢性肺阻塞疾病,阻塞性睡眠呼吸暫停,支氣 管擴張,心臟病,脊柱後凸由於骨質疏鬆症。根據臨床懷疑進行診察。
- 可改進的風險因素和誘發因素:確認那些會誘發惡化的危險因子,例如:吸 煙,環境煙草暴露、其他在家或工作環境的過敏原暴露、戶外或室內的汙染 物、黴菌和有毒化物質,以及某些藥物像是乙型交感神經阻斷劑β-blocker, 非類固醇抗發炎藥 NSAID。對於過敏原,使用皮膚點刺試驗或特異性 IgE 檢 查致敏性。
- 規律或過度使用短效型支氣管擴張劑 SABAs 會導致乙型接受體減少和不反 應,進而導致反覆過度使用。過度使用也可能是習慣性的。每年使用多於 3 罐短效型支氣管擴張劑 SABAs(平均 1.5 噴/天,或更多)會增加進出急診和 住院的風險。每年使用多於 12 罐 SABAs(1 罐/年)則會增加死亡的風險。霧 化短效型支氣管擴張劑 SABA 的風險則更高。
- 焦慮,憂鬱和社會經濟問題: 這些在嚴重氣喘病人很常見,都會造成症狀發 作、影響生活品質、不好的用藥順從性。
- 藥物副作用:全身的副作用影響,特別是頻繁或持續的口服類固醇,或長期 高劑量吸入型類固醇可能導致生活品質下降,並增加藥物順從性差的可能 性。吸入技巧較差時,高劑量或強效 ICS 可能會出現發聲障礙或鵝口瘡的局 部副作用。另外,我們必須考慮藥物相互作用,包括使用 P450 抑制劑如抗 黴菌藥 Itraconazole 等會造成腎上腺抑制的風險。
3. 評估及改善治療計畫
- – 提供氣喘自我管理教育,並確認患者俱有(並知道如何使用)個人化書面或 電子氣喘行動計劃。 如果可能,請諮詢氣喘衛教師。
- – 優化吸入型控制藥物:確認吸入器適合患者; 通過實際演示和回試教檢查和 糾正吸入器技術,每次來診時再次檢查吸入器技術。解決有意和無意的順從 性障礙。 對於有急性發作史的患者,如果可行,改用 ICS-formoterol 維持 和緩解方案,以降低惡化的風險。
- – 治療確定的合併症和可修改的風險因素: 然而,沒有證據支持無症狀 GERD 的需要常規治療。避免使氣喘惡化的藥物(包括含有乙型交感神經阻斷劑包 括眼藥水; 阿司匹林加重的呼吸系統疾病患者服用阿司匹林或其他 NSAIDs)。 如果相關,請轉介心理健康問題的諮商。
- – 考慮非藥物添加療法:例如,對於敏感和暴露的患者,如果可行,給予戒菸, 體育鍛煉,健康飲食,減肥,粘液清除策略,流感疫苗接種,呼吸運動,以 及過敏原避免。
- – 如果尚未嘗試過,考慮加入中/高劑量 ICS 以外的非生物藥物,例如 LABA, 噻托溴銨 tiotropium,白三烯調節劑。
- – 如果目前沒有使用,請考慮使用高劑量 ICS。 4. 3-6 個月後,重新評估治療的效果
- – 安排訪查以評估對上述措施的治療效果。訪查的時間取決於臨床緊急程度以 及治療的變化。
- – 在評估對治療的反應時,需具體審查:
症狀控制:症狀頻率,緩解使用,活動受限,或因氣喘引起的夜間醒來。 自上次回診以來的惡化,以及病人如何處理這些惡化的症狀。
藥物副作用。
吸入型藥物的使用技巧及藥物順從性。
肺功能。
病人滿意度及其擔憂 - – 儘管做了個人化的治療,氣喘仍然不受控制嗎?
- 是:若氣喘仍然不受控制,即可診斷嚴重型氣喘。建議轉診至過敏氣喘 專科醫師。
- 否:若氣喘已受到良好控制,考慮將接治療。從減少或停止使用口服類 固醇開始,進而拿掉添加治療(add-on therapy),最後減少吸入型類固 醇之劑量(但切勿停止使用吸入型類固醇)。
– 開始降階治療後,氣喘是否又開始變得難以控制?
- 是:如果氣喘症狀變得不受控制,或者當高劑量治療被降低時發生惡 化,則可證實嚴重氣喘的診斷。回復到患者之前的劑量以恢復良好的氣 喘控制,如果可能的話,請諮詢專科醫生或重症氣喘診所。
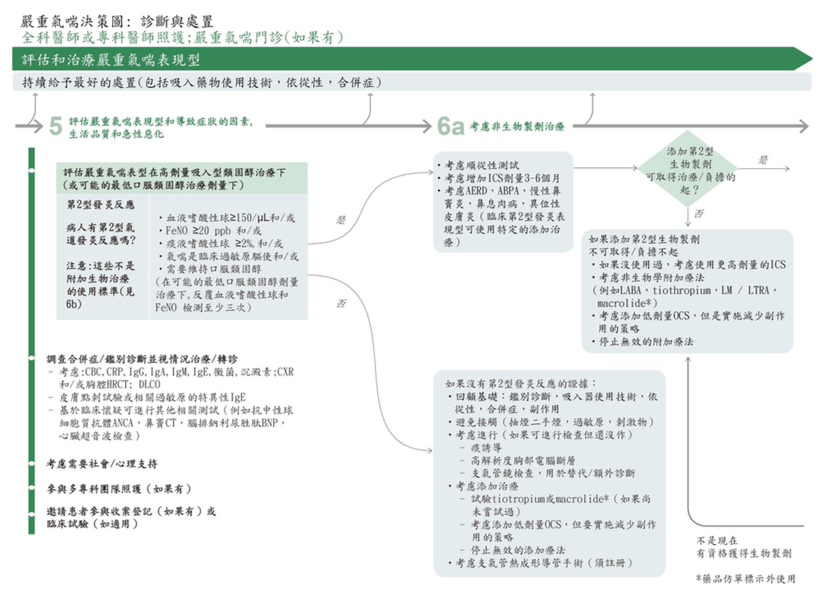
- 否:如果儘管降階治療,症狀仍然得到很好的控制而沒有惡化,患者就 沒有嚴重的氣喘。繼續個人化治療。 5. 評估嚴重氣喘表現型和其他致病因子
- – 進一步的評估和管理應由專科醫生進行,最好是在多專科的嚴重氣喘院所。 該團隊可能包括一名經過認證的氣喘衛教師和來自語言病理學,耳鼻喉科, 社會工作和心理健康等領域的健康專業人士。
- – 評估應包括:
評估患者的發炎表現型:第 2 型發炎反應或非第 2 型發炎反應? 更詳細的合併症和鑑別診斷評估。
是否需要社工/心理支持?
依請病人加入收案或參與臨床試驗。 - – 什麼是第二型發炎反應?
- 在約 50%的嚴重型氣喘患者中發現第 2 型發炎反應。 其特徵在於細胞 因子,例如介白質(Interleukin, IL) IL-4,IL-5 和 IL-13,其通常由 適應性免疫系統在識別過敏原時產生。它還可以被病毒,細菌和刺激物 活化,通過上皮細胞產生 IL-33,IL-25 和胸腺基質淋巴細胞生成素 (TSLP)來刺激先天免疫系統。
- 第 2 型發炎反應通常以嗜酸性白血球,或增加的呼氣一氧化氮 FeNO 為 特徵,並且可伴有遺傳性過敏症。而非第 2 型發炎反應通常以嗜中性白 血球為特徵。在許多氣喘患者中,當定期和正確地服用 ICS 時,第 2 型發炎反應會迅速改善; 這被歸類為輕度或中度氣喘。在嚴重型氣喘 中,第 2 型發炎反應可能對高劑量 ICS 相對難以治療。它可能對 OCS 有反應,但其嚴重的副作用意味著應該尋求替代治療。
- – 患者可能患有困難治療或潛在的第 2 型發炎反應嗎?
如果在患者服用高劑量 ICS 或每日 OCS 時,合併以下任何一種情況,即
應考慮困難治療第 2 型發炎反應的可能性: 血液嗜酸性白血球 ≥150/μL
FeNO ≥20ppb
痰液嗜酸性白血球 ≥2%
氣喘是由過敏原誘發
- 需要持續係使用口服類固醇的患者也可能具有潛在的第 2 型發炎反應。 然而,第 2 型發炎反應的生物標誌物(血液嗜酸性白血球,痰嗜酸性白 血球和 FeNO)通常被口服類固醇抑制。 因此,如果可能,應在開始口 服類固醇治療(短程或維持治療)之前或在盡可能低的口服類固醇劑量 下進行這些測試。
- 以上診斷準則被建議使用於初步評估; 血液嗜酸性白血球和 FeNO 的值 是基於某些生物製劑反應相關的最低值。它們不是治療第 2 型生物製劑 治療資格的準則。在假設氣喘是非第 2 型發炎反應之前,考慮重複血液 嗜酸性白血球和 FeNO 最多 3 次(例如,當氣喘惡化時,或給予口服類 固醇之前)。 – 為什麼要在高劑量吸入型類固醇使用的病患上,評估發炎反應表現型?
- 大多數關於第2型生物製劑治療的隨機臨床試驗RCT證據都在此類患者 中。
- 目前,生物療法常因高成本而排除了他們在患者的廣泛臨床應用,他們 症狀以及第 2 型生物標誌物,常被發現對正確服用 ICS 的病患有反應。
- 可被調整的的吸入型類固醇治療問題,例如不良的藥物順從性和不正確 的吸入技術,是第 2 型發炎反應難以控制的常見原因。 – 在專科級別還可以考慮哪些其他測試或檢查?
這些額外的檢查可能適用於識別不太常見的合併症和導致症狀惡化的 鑑別診斷。可能包括:
- 血液檢查:CBC,CRP,IgG,IgA,IgM,IgE,黴菌檢查(包括 Aspergillus)
- 過敏原測試: 皮膚試驗或特殊過敏原 IgE 試驗。
- 其他肺部相關檢查:DLCO,胸部X光,或高解析度胸部電腦斷層檢 查。
- 其他測試:抗嗜中性白血球細胞質抗體 ANCA,鼻竇 CT,腦排鈉利 尿胜肽 BNP,心臟超音波檢查。
- 若考慮進行第二型生物製劑治療,則亦須考慮寄生蟲檢查。因為寄 生蟲感染可能導致血液嗜酸性白血球增加,且在沒適當治療寄生蟲 感染的病人身上給予第二型發炎反應治療,是完全錯誤的方向。 – 考慮是否需要社工師/心理師支持治療
在可能的情況下,向患者提供支持服務,以幫助他們應對氣喘及其治療 的情緒,社會和經濟負擔,包括在嚴重惡化期間和之後。考慮心理或精 神病轉診的需要,包括患有焦慮和/或抑鬱症的患者。 – 若可行,參與跨團隊團隊照護方式
跨團隊評估及治療,對於嚴重型氣喘病人,更能找出疾病的惡化原因, 及增進治療效果。
– 邀請病患收案(若願意)或加入臨床試驗(若適當)
系統性的資料收集有助於了解疾病機轉以及困難治療氣喘的負擔。計畫性的臨床試驗是必要的,包括研究比較目前已有的兩個或以上治療方法。
6a 若沒有證據證實為第 2 型發炎反應
若有病人無證據顯示為第 2 型發炎反應
- 檢視所有導致症狀發生或復發的任何因素、鑑別診斷、吸入藥使用技巧、服 藥順從度、共病因子、藥物副作用。
- 建議避免接觸相關致敏源(香菸、空氣污染、任何過敏原且證據顯示移除有 助於改善症狀、刺激物、感染),詢問居家暴露因子而非工作場所
- 考慮任何額外能幫助診斷的檢驗(如果可進行檢查但還沒作) 痰液檢驗確定發炎反應類型、高解析度胸部電腦斷層、安排支氣管鏡用以排 除一些不常見的共病因子或其他診斷如氣管支氣管軟化症、聲門下狹窄,功 能性喉鏡來排除誘導性喉阻塞(也稱為聲帶功能障礙 VCD)
- 考慮非生物製劑的添加治療 若在還未接受添加治療的狀況下可以考慮,添加治療包括 Tiotropium、 Leukotriene modifier、低劑量 Macrolide 抗生素(藥物仿單標示外使用應 考慮潛在抗藥性)、考慮給予低劑量類固醇但必須以隔日給予方式來降低藥 物副作用;停止無療效的添加治療
- 考慮支氣管熱成形導管手術 Bronchial thermoplasty 目前針對療效及長時間的安全性尚未有定論
- 目前仍未有生物製劑療法可以針對非第二型發炎反應的氣喘 6b 當為第二型發炎反應的氣喘下非生物製劑的治療選項 對於那些有著上升的第二型發炎反應標記但已經接受高劑量的吸入型類固醇,因 為生物製劑治療的價格因素可以考慮先給予非生物製劑的治療選項。
- 評估病患接受治療的順從度 此部份可從監測所開藥物劑量、使用藥物紀錄、血中類固醇含量或電子式吸 入劑監測器來評估,在一份研究指出在經過五天的直接觀察治療下若發現 FeNO 數值被壓抑下來表示過去有著不盡理想的治療順從度
- 對於一些臨床上為第二型表現型可以考慮給予特定的輔助療法。舉例來說像 是阿斯匹靈引起的呼吸道疾病惡化(AERD)可以考慮給予白三烯調節劑以及
可能的話給予阿斯匹靈減敏療法。對於過敏性支氣管肺麴黴病(ABPA)考慮
給予輔助治療口服類固醇加上抗黴菌用藥
- 慢性鼻炎竇炎合併有(有或無)鼻息肉考慮加強劑量吸入性類固醇,外科手 術介入必須考慮
- 異位性皮膚炎局部類固醇藥膏或非類固醇治療可以考慮
- 每三到六個月增加吸入性類固醇劑量,然後定期評估。 6b 考慮添加療法用生物製劑治療在第二型發炎反應氣喘病人 若評估後可用且病人可負擔下考慮使用,在一些病人已經使用高劑量吸入性類固 醇以及長效乙二型交感神經刺激劑後病況仍控制不佳,可以考慮使用特定標的生 物製劑添加治療;或者在一些有過敏性及嗜酸性標記病人或需要維持口服類固醇 的病人身上都可以考慮使用添加生物製劑療法。若有相對應的寄生蟲感染因素考 量下可以考慮在開始生物製劑輔助治療開始前檢驗並先行治療。
- 考慮開始以抗 IgE/抗 IL-5/IL-5R/抗 IL-4R 添加生物製劑的治療時機
- 在選擇各種生物製劑添加療法前必須考量下列幾項因素
- 病人是否符合當地付費者的標準/給付標準
- 對於氣喘治療反應的預測因子
- 價格
- 劑量頻次
- 藥物給予路徑(靜脈內注射、皮下注射,以及其他病患可以自身完成給 藥的任何方式)
- 病患喜好
- 當地付費者的標準/給付標準是非常重要的。
- 對於任何生物製劑輔助療法,必須確保來源製造商、藥物儲存方式、製造過 程、製造後藥品監測皆符合現行規定。必須給予病患任何接受治療後所發生 的不良反應或過敏反應所需的建議。 抗 E 型免疫球蛋白輔助治療於嚴重氣喘病患
- 目前核准上市:Omalizumab 目前針對大於六歲病患使用,每兩到四週皮下 注射給予,劑量根據體重以及血漿 IgE 濃度而定,病患在家自主給藥方式可 行。
- 作用機轉:藥物與游離的 IgE 中的 Fc 部分結合,避免 IgE 去跟 Fc epsilon 受器結合,降低游離型的 IgE 以及降低受器的表現。
- 用藥給付標準:(取決於不同的狀況通常包括下列幾項) 對於吸入性過敏原在皮膚刺針測試中有致敏反應且 血漿總 IgE 量以及體重在容許範圍內
在前一年度氣喘惡化次數在特定次數以上
- 使用好處:在隨機臨床試驗中發現使用 Omalizumab 可以降低 34%的氣喘惡 化發生率,但對於改善症狀以及生活品質並沒有顯著差異。在一份對於過去 一年有氣喘惡化次數大於一次的嚴重過敏性氣喘病人的開放式試驗中,使用 Omalizumab 大約可以降低約 50~65%的氣喘惡化機率,有顯著差異可以改善 生活品質,可以降低約 40~50%口服類固醇劑量。
- 對於藥物治療氣喘有良好反應的可能預測因子
- IgE 的基礎值並不能當作預測良好反應的工具
- 在隨機臨床試驗中相較於照組,若血液嗜酸性白血球大於每微升 260 顆或吐出一氧化氮濃度大於 20ppb 則會大幅降低氣喘惡化機率,但在一 個大型的觀察性研究中發現不管病人有低下或較高的血液嗜酸性白血 球,病人皆會呈現較低的氣喘惡化機率
- 兒童時期開始的氣喘
- 臨床上發現症狀為過敏原驅使的狀況
- 藥物不良反應:注射處過度反應以及過敏性休克(大約在千分之二的機率發 生)。
- 建議初始試驗階段:至少四個月 抗 IL-5 或抗 IL5 接受器抗體添加治療於嚴重嗜酸性白血球血症之氣喘病患
- 目前核准上市:Mepolizumab(抗 IL5)用於大於 12 歲,每四週皮下注射 100 毫克;Benralizumab(抗 IL5 alpha 受器)用於大於 12 歲,前三次每四週 30 毫克皮下注射之後改為每八週;大於 18 歲,可用 Reslizumab(抗 IL5),每 四週靜脈內注射每公斤 3 毫克。
- 作用機轉:Mepolizumab 及 Benralizumab 皆為和循環的 IL-5 做結 合;Benralizumab 則是和 IL-5 接受器上的 alpha 次單元結合,導致嗜酸性 白血球細胞凋亡。
- 用藥給付標準(取決於不同的藥品及藥商通常包括下列幾項)
- 在前一年度氣喘惡化次數在特定次數以上
- 血液嗜酸性細胞超過特定數值(例如:大於每微升 300 顆),在一些臨 床研究個案對於血液中嗜酸性白血球數值在病人有接受口服類固醇的 狀況下有不同的數值
- 研究結果:在過去一年當中各種臨床隨機試驗對於嚴重氣喘惡化接受添加治 療後有著不同的預後以及對於何時該接受治療的血液嗜酸性白血球數值也 有不同的看法;抗 IL-5 以及 IL-5 接受器治療下可以降低接近 55%嚴重惡化 機率,以及相較於對照組可以改善生活品質跟肺功能。幾乎所有都可以降低 血液嗜酸性白血球數值尤其是用 Benralizumab。在已經有口服給予類固醇
的病患接受 Mepolizumab 或 Benralizumba 比起安慰劑組需要接受的口服類
固醇平均劑量可以降低約 50%。Mepolizumab 可以改善鼻息肉。 對於藥物治療氣喘有良好反應的可能預測因子
較高的血液嗜酸性白血球數值(有強烈的預測性)
過去一年有較多氣喘嚴重惡化次數(有強烈的預測性) 成人階段開始的氣喘
有鼻息肉狀況
目前有使用在基礎值上的類固醇維持劑量
- 藥物不良反應:注射處過度反應,過敏性休克(相當罕見)。藥物不良反應 產生機率在試驗組以及安慰劑組對比起來大致上差不多。
- 建議初始試驗階段:至少四個月。
嚴重嗜酸性白血球/第 2 型氣喘,或需要持續使用 OCS 的患者的添加治療:
Anti-IL4R
目前的證據:
年齡≥12 歲:Dupilumab(Anti-IL4Rα)
嚴重嗜酸性白血球/第 2 型氣喘:每 2 週皮下注射 200mg 或 300mg
OCS 依賴性嚴重氣喘,或伴有中度/重度異位性皮膚炎:每 2 週皮下注射 300mg,
可以自我給予。
•
•第二型的生物指標超過特定水平 (例如: 血液嗜酸性白血球≥300/μL, 或 FeNO ≥25 ppb)
•需要持續使用 OCS 的患者
Dupilumab 也適用於治療中重度異位性皮膚炎,並可能改善鼻息肉。
結果: 在未受控制的嚴重氣喘患者(ACQ-5≥1.5)的隨機對照試驗中,針對去年至少有 一次惡化的病人族群:Anti IL4R 可減少約 50%急性發作,並顯著改善生活品質, 症狀控制和肺功能。在 OCS 依賴性嚴重氣喘患者中,沒有最低血液嗜酸性白血球 數量或 FeNO 的條件下,Anti IL4R 和安慰劑相比,可減少中等劑量 OCS 的 50% 劑量。
機轉:
結合 IL-4 接受體 α,阻斷 IL-4 和 IL-4 IL-13 信號傳導。
合格標準 (因研究設計而異,但通常包括以下幾點)
過去一年內超過一定次數以上的急性發作
良好氣喘治療反應的潛在預測因素: •高血液嗜酸性白血球(強烈預測)
•較高的 FeNO 不良反應:注射部位反應;短暫血液嗜酸性白血球增多症
建議初步試驗:至少 4 個月
回顧第 2 型標靶治療的添加治療初步試驗反應
•目前,沒有明確的良好反應的合格標準,但請考慮惡化、症狀控制、肺功能、
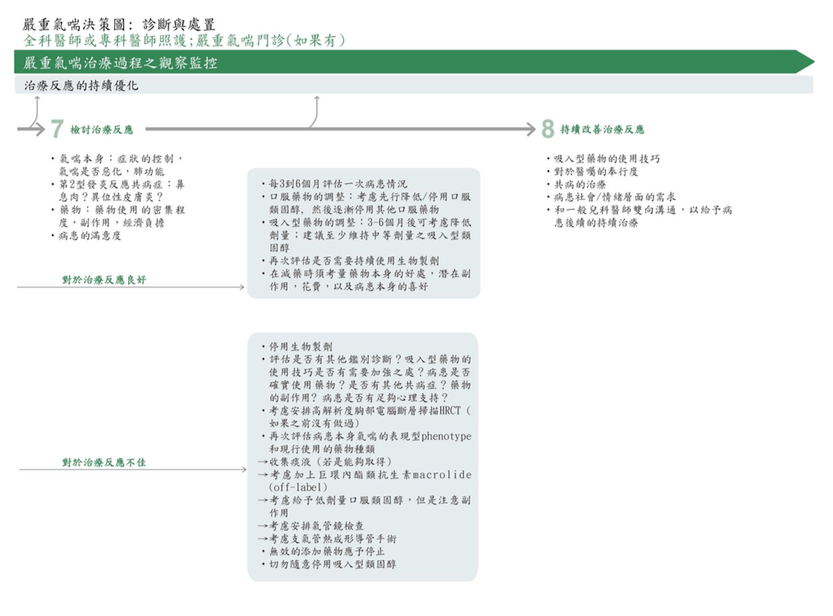
7 回顧對治療的反應和影響
治療 3-4 個月後,回顧添加生物治療的反應,並且每 3-6 個月持續照護,包括:
如果患者對第 2 型標靶治療有良好反應:
對於口服治療,首先考慮逐漸減少或停止 OCS,因為它們有顯著的副作用。可利
用症狀控制監測網和 FeNO 來逐漸減少 OCS 的使用。監測腎上腺抑制的病人風險,
副作用、治療強度(包括 OCS 劑量)和患者滿意度。
•如果反應不明確,請考慮將試驗期延長至 6-12 個月。
•如果沒有反應,停止生物治療,並考慮更換另一種不同的第 2 型標靶治療,如
果患者符合合格標準,再次評估初步試驗反應。
•氣喘:症狀控制,例如氣喘控制試驗、氣喘控制問卷調查、急性發作的頻率和
嚴重程度(是否需要 OCS)、肺功能。
•第二型合併症,例如鼻息肉,異位型皮膚炎。
•藥物治療:治療強度 (包括 OCS 劑量、副作用、承受能力)
•患者滿意度
每 3-6 個月重新評估每種氣喘藥物是否需要繼續使用,但不要完全停止吸入治
療。
基於添加治療的減少或停止的順序,可觀察到治療起始有哪些益處、患者的風險
因素、藥物副作用、費用,和患者滿意度。
針對需要長期使用長達六個月皮質類固醇的病人(受傷、疾病、手術等),提供患
者和家庭醫師相關的建議。繼續評估骨質疏鬆症,並回顧是否需要預防策略,包
括 bisphosphonates。
對於吸入治療,考慮在 3-6 個月後減少 ICS 劑量,但是不要完全停止吸入治療。
目前的共識建議是繼續至少中等劑量的 ICS。應提醒患者吸入治療的重要性。
對於生物製劑治療,目前的共識建議是,如果患者反應良好,不應該停止生物製
劑,直到治療至少 12 個月後,僅使用中劑量 ICS 治療就有良好的控制,並且(對
於過敏性氣喘)沒有暴露於之前確認的過敏原。
目前停止生物治療的研究有限,在這些研究中,停止生物製劑後,許多(但不是
所有)患者會發生反覆的症狀惡化。
如果患者對第 2 型標靶治療反應不良:
回顧導致症狀、惡化和生活品質不良的根本原因:診斷、吸入藥物使用技巧、藥
物順從性、可避免的風險因素和誘發因素,包括吸煙和其他環境暴露 (在家或工
作地點)、合併症包括肥胖、藥物副作用或藥物交互作用、社會經濟和心理健康
問題。
考慮進一步的檢查(如果尚未完成):HRCT、誘導痰確認發炎表型、轉介,包括
替代情形的診斷。
重新評估治療方案(如果尚未完成),例如低劑量的 macrolide(適應症外使用;
考慮抗生素抗藥性);考慮持續使用低劑量 OCS,但每兩天使用一次,並且添加
雙膦酸鹽以盡量減少副作用,並提醒患者在疾病或手術期間需要額外的皮質類固
醇治療。考慮支氣管熱成形術。
停止無效的附加治療,但不要完全停止 ICS。
8 繼續協助改善患者照護
對於嚴重氣喘患者的持續照護需要患者、家庭醫生、專科醫生和其他醫護人員之
間合作,才能改善臨床結果和患者滿意度。
患者每 3-6 個月評估一次,包括:
•臨床氣喘評估 (症狀控制、急性發作、肺功能)
•合併症
•患者急性發作的風險因素
•治療(吸入藥物使用技巧、藥物順從性、評估是否需要附加治療、評估 OCS
的副作用、改善合併症和非藥物策略)
•患者的社交和情感需求
評估的最佳頻率和位置(家庭醫生或專科醫生)將取決於患者的氣喘控制、風險
因素和合併症,以及他們自我管理的信心,也取決於患者的要求和專科醫生的可
近性。
與病人定期溝通下列事項:
返診時的病況
病人的顧慮 氣喘惡化或有危險因子時的處置計畫 藥物治療的改變(氣喘或非氣喘)或潛在副作用 快速再審視的病人的適應症和聯繫方式